放射線技術科
概要
ご挨拶
放射線技術科では、Ⅹ線撮影、マンモグラフィ、CT、MRI、Ⅹ線TV、血管撮影などの最先端の画像診断機器を駆使し、病気の早期発見に貢献しています。また、放射線治療機器を用いた高精度な放射線治療も行っており、近年では治療装置を2台体制とすることで、より迅速ながん治療の提供を可能にする体制を整えています。
放射線医療機器は日々進化しており、その性能を最大限に活かすためには、高度な専門知識と技術が求められます。当科では、国の法令やガイドラインを遵守し、認定資格等を有する49名の診療放射線技師が、安心・安全な検査と治療の提供に努めています。
さらに、学会発表や研究活動を通じて自己研鑽に励み、技術の継続的な向上を図っています。今後も大学病院として、他の診療科と連携しながら、患者さんに信頼される高品質な医療を提供できる体制づくりを進めてまいります。
放射線技術科
科長 福井 浩
一般撮影
1.一般撮影検査とは
エックス線を診たい部位にあてて、身体を通過した情報から病気や骨折の有無を調べる検査です。検査する部位によって異なりますが、立った姿勢、寝た姿勢または座った姿勢で検査します。また、より良い画像を撮影するために息止めの合図をすることがあります。
2.検査の特徴・注意点
部位によって異なりますが、1つの部位の撮影に要する時間は数分です。しかし、診たい部位が多くなるほど検査時間も増え、詳しく診たい場合は、いろいろな角度で撮影するため、検査時間が10〜20分程度かかる場合があります。 撮影する部位によっては固いものや水分を含むもの(湿布、ネックレス、ボタン、入歯等)が診断の障害とことがあるため、脱衣または更衣をお願いする場合があります。着替えやすい服装てお越し下さい 。
3.検査紹介
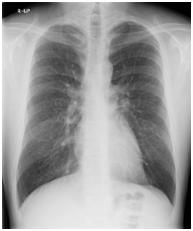
胸部エックス線画像では、心臓の形と大きさ、肺や胸部を流れる血管の輪郭がわかります。また、心臓の形や大きさの異常や肺の内部や周囲に液体がたまっているかどうかなどの情報も得られます。
 |
 |
 |
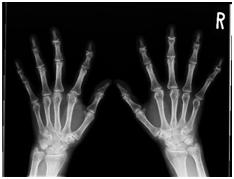
骨エックス線画像では、骨折の有無や骨の位置関係を観察し関節の状態を推測します。また、脱臼や骨の腫瘍や代謝異常なども読み取る事が出来ます。
 |
 |
 |
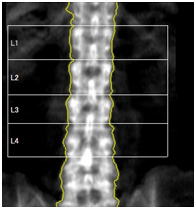
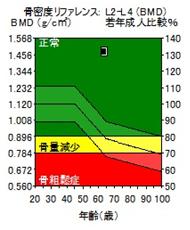
骨密度測定とは、エックス線を使って骨の中に詰まっているカルシウムやマグネシウムなどのミネラル成分の量を測定することです。当院での測定方法はDXA法というもので、この方法は最も精度の高い方法とされ、測定時間が短く、放射線を浴びる量もわずかで済むのが特徴です。
 |
 |
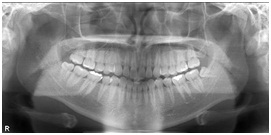
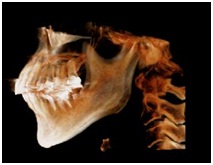
歯列・顎関節撮影では歯肉炎や親知らずの状態を観察できます。当院では頭部規格撮影のほかに口腔領域のCTを撮影することも可能です。歯科用CTでは、親知らずのほかにインプラントの手術計画にも使用することができます。
 |
 |
4.Q&A
| Q1 | 検査前に食事制限はありますか? |
|---|---|
| A1 | 食事制限はありません。ただし、他の検査がある場合はご確認ください。 |
| Q2 | 紹介患者様の外来診療予約を取りたいのですが? |
| A2 | 動いているとブレた画像となり、病気を見つけるのが難しくなります。身体の静止と呼吸を止めていただく時間は数秒です。撮影中はなるべく動かないでいただくのが大切です。 |
| Q3 | どうして痛くない方も撮影するのですか? |
| A3 | 左右を見比べるために撮影する場合があります。 |
| Q4 | 被ばくの影響はあるのですか? |
| A4 | 診断に用いる放射線は身体に影響がでないレベルです。尚且つ、使用する放射線量もなるべく低くなるよう検査しておりますので、心配なさらないでください。詳しくは被曝のページをご覧ください。 |
5.使用装置
・AeroDR (コニカミノルタヘルスケア) ・RADspeed Pro (島津製作所) ・AUGE SOLIO Z MAMIM (朝日レントゲン工業) ・PRODIGY-Advance (GE横河メディカルシステムズ)
マンモグラフィ
1.マンモグラフィ検査とは
乳房のエックス線撮影の事です。
乳房の特徴を考慮した専門の装置を使用します。
乳房全体が撮影フィルムの中に写し出されるように、一般的には乳房を片側ずつ、上下あるいは左右から圧迫して、薄く平らにして撮影します。通常、片側2方向の撮影を行います。触ってもしこりが分からないような小さな乳がんだけでなく、しこりをつくらない乳がんを、白い影や非常に細かい石灰化として写す事ができます。
2.検査の特徴・注意点
〈検査の特徴〉
検査時間は10~15分程度です。
詳しく検査する場合は、拡大撮影という一部分を大きく広く見せるための撮影を追加するため、20~30分程度かかる場合があります。
乳房を片方ずつ、透明の板で挟んで圧迫しながら撮影する検査のため、多少の痛みを伴いますが、圧迫したままの時間は数秒程度です。痛みに耐えられない場合や、ご気分が悪くなった場合などは、遠慮なく検査担当技師にお伝え下さい。
〈検査を受ける方へのお願い〉
より良い乳房撮影のために上半身の脱衣をお願いする場合があります。
また、撮影に影響するため、メガネや大ぶりのピアス、ネックレスを外していただく場合や、制汗剤やパウダー、汗などをよく拭き取っていただく場合がありますのでご了承ください。
〈撮影をご遠慮している方〉
・妊娠中の方
・豊胸手術を受けている方
・ペースメーカーを埋め込んでいる方
但し、当院の乳腺外科受診の方に関しては、医師の指示のもとに可能な範囲で撮影を行う事があります。
3.検査紹介
〈マンモグラフィ撮影検査〉
*マンモグラフィ検査は2方向から撮影を行います。
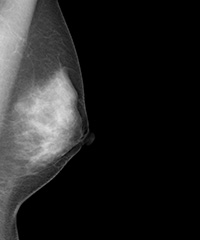
・内外斜位方向撮影(MLO撮影)
乳房を斜め内側から外側に圧迫して撮影する方法で、マンモグラフィ撮影の中で、乳房全体が一番広く見える撮影です。

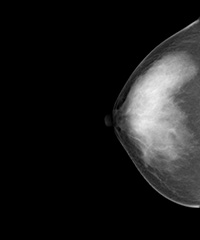
・頭尾方向撮影(CC撮影)
乳房を上から下方向に圧迫して撮影する方法で、MLO撮影で補いきれない乳房内側を見せる撮影です。
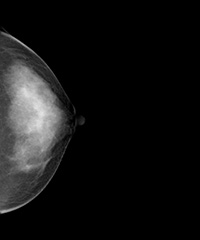
〈トモシンセシス〉
*乳房の3D撮影のことです。異なる角度でX線を照射し、画像を再構成することで、任意の複数断層画像を得ることができます。当院では、乳腺外科医が必要と判断した場合に3D撮影を行っています。通常撮影ではわかりにくい乳腺に埋もれた腫瘤や微細病変も鮮明に写し出すことができます。通常撮影と連続して撮影が行えるため、患者さまへの負担はほとんどありません。
〈マンモトーム生検〉
*マンモトーム生検とは、乳房に非触知病変や石灰化病変などが認められた場合に、画像ガイド下(マンモグラフィ又は超音波装置)にて乳房組織を採取し、それらが乳がんかどうかの確定診断や手術適応を決定するために行う検査です。針生検に比べ、大きな組織検体を採取できる一方で切開創が小さく縫合が不要なため、乳房の変形もありません。当院では、専用のベットに横になった状態で検査をお受けいただけます。
4.マンモグラフィ検診施設認定画像認定施設
当院は、2014年5月1日に「マンモグラフィ検診施設画像認定」を取得しました。
この認定は、『特定非営利法人マンモグラフィ検診精度管理中央委員会』が、マンモグラフィ検診の精度維持・向上を目的として、その施設の撮影装置や撮影したX線写真、撮影に要したX線量などを総合的に判断し、必要な基準を全て満たした施設に与えられるものです。基準を満たすためには、撮影装置等の毎日の精度管理や、高い撮影技術が要求されています。
当院では、この施設画像認定に加え、同委員会より技術認定を受けた放射線技師による撮影を行っております。また、マンモグラフィを撮影する技師は原則として女性技師ですので、安心して検査をお受けいただけます。
5.Q&A
| Q1 | 授乳中に撮影しても大丈夫ですか? |
|---|---|
| A1 | 授乳中は乳腺が発達しており、乳がんを見つける事が難しいため、検査をお勧めしておりません。しかし、医師の指示のもとで検査を行う場合もあります。 また、検査後に、エックス線が体内に残る事はありませんので、検査後の授乳は問題ありません。 |
| Q2 | なぜ、乳房を圧迫して撮影するのですか? |
| A2 | 乳房内には乳がんが発生し易い乳腺という組織があります。圧迫する事で、この乳腺と乳腺の重なりを少なくする事ができ、病変が見つけやすくなります。また、圧迫して乳房の厚さを薄くすればするほど、撮影に使用しているエックス線の被曝を少なくする事が出来ます。 |
| Q3 | どのくらいの頻度で検査を行ったら良いですか? |
| A3 | 通常、2年に1回の検査が推奨されていますが、乳がんが疑われ、再検査などを受けた事のある方は、医師の指示を仰いで下さい。 |
| Q4 | 生理中に検査を受けても大丈夫ですか? |
| A4 | 検査は可能ですが、生理前、生理中は胸の張りが強いため、通常よりも痛みを強く感じる場合があります。生理終了後、数日たってからの撮影をお勧めします。 |
| Q5 | 豊胸手術を行った場合、検査は可能ですか? |
| A5 | 乳房内部に埋め込んであるものにもよります。 ご自身の身体から採取した脂肪を乳房内に注入している場合に関しては、通常通り撮影を行いますが、シリコンバッグなどの異物を埋め込んでいる場合に関しては、圧迫時に破裂する恐れがありますので、検査をご遠慮いただくか、乳腺外科医の指示のもと、シリコンバッグが破裂しない程度の圧迫をかけて撮影を行っています。 |
| Q6 | ペースメーカーを埋め込んでいますが、検査は可能ですか? |
| A6 | 体内に埋め込んであるペースメーカー本体の破損や、心臓に挿入しているリード線の位置がずれる可能性がありますので、基本的に、乳腺外科医の指示がない限りはペースメーカーを挿入している方の乳房の撮影は行っておりません。 |
6.使用装置

・Senographe Pristina (GEヘルスケア・ジャパン)
・Mammotome revolve(乳腺専用吸引組織生検装置)(デヴィコア メディカル ジャパン)
CT・MRI
CT
1.CT検査とは
CT(コンピュータ断層撮影検査)はX線とコンピュータを使用して身体野断面像を撮影し、病気の有無を調べる検査法です。多くの病気で、診断に不可欠な検査としてひろく行われています。また造影剤という薬剤を使用することにより、病気を早い段階で見つけたり病気の性質を調べたりすることができます。最近では3D画像(立体的な写真)が作れるようになり、手術のシュミレーションを行ったり、病変の位置を把握したりとさまざまなことに活用されています。
 |
2.検査の特徴・注意点
- 検査を受ける際は、1階放射線受付(8番受付)へお越しいただき、検査の受付を行ってください。なお、呼ばれる順番は検査の目的や予約時間によって異なりますのでご了承ください。
- 検査の種類によって衣服、身体についている金属を外していただきます。場合によっては検査着に着替えていただきます。
- 検査部位によっては呼吸の息止めをしていただく場合があります。
- 造影剤を使用する検査の場合は問診表、同意書を検査当日までに記入していただきます(注意事項についてはこちら)
- ペースメーカーや除細動器を埋め込んでいる方は検査ができない場合があります。装置本体の種類がわかるようペースメーカー手帳をご持参ください。
 |
3.検査紹介
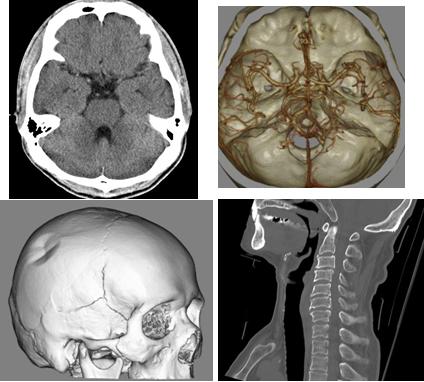
・頭頸部
頭頚部CT検査では頭蓋内や首周囲の様子を3~5mm程の薄い間隔で輪切りにした画像を撮影する検査です。頭蓋内の病変や骨折の有無などを調べることができ、さらに造影剤を使うことによって脳内の腫瘍や血管性の病変を詳細に調べることが可能となります。
 |
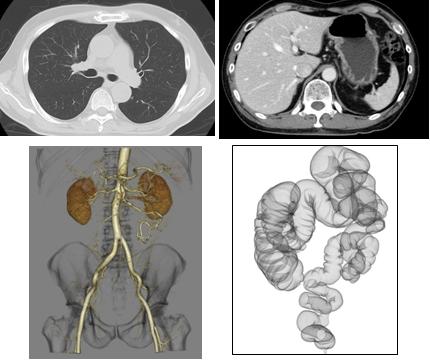
・体幹部(胸部、腹部)
この検査では撮影時には10秒程度の息止めをおこなっていただきます。胸部CT検査では心臓など重要な臓器が含まれる縦隔周囲の病気を見つけたり、肺癌をはじめとする肺野の中に潜む病気を見つけることが可能です。腹部CTでは肝臓や膵臓、腎臓などの腹部臓器の病変を見つけるときに行います。造影剤を使用することで病気の大きさやどこまで進展しているかといった質的診断を行ったり、血流の状態や周囲臓器の関係性を把握することができます。
 |
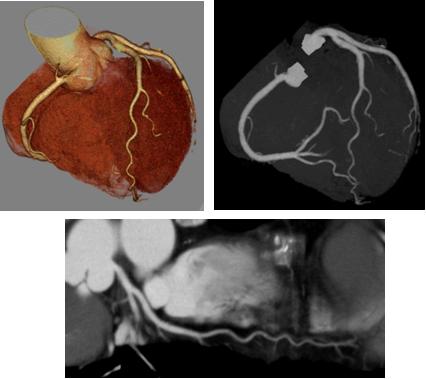
・心臓
心臓には大きく分けて3本の血管(冠動脈)が存在します。心臓CT検査は主にこの冠動脈を調べるために行います。心臓カテーテル検査に比べて非侵襲的に冠動脈の評価が行える検査です。検査時には心電図を測り、造影剤を注入しながら撮影を行います。撮影時の息止めは約5秒程度です。また、心拍数が高い場合には検査結果が不十分となることがあるために、心拍数を下げる処置を行う場合があります。その際には検査待ち時間や検査時間が長くなることがありますがご了承ください。
 |
4.Q&A
| Q1 | ペースメーカー(もしくは除細動器)が入っていますが大丈夫ですか? |
|---|---|
| A1 | ペースメーカーや除細動器はCT検査のX線によって誤作動を引き起こす場合があります。ペースメーカーに関してはその種類によって検査可能なものとそうでないものが存在します。ペースメーカーの種類が不明の場合、検査ができないことがありますのでペースメーカー手帳をご持参ください。除細動器に関しては本体に直接照射しないこととありますので、主治医もしくは診療放射線技師に確認してください。 |
| Q2 | 常用薬を飲んでいますが造影検査は大丈夫ですか? |
| A2 | 普段服用している常用薬(ビグアナイド系糖尿病薬は除く)は、検査に関わらず通常通りお飲みください。ただしビグアナイド系の糖尿病薬に関しては造影CT検査の前後48時間は休薬していただきます。造影検査時には飲んでいる糖尿病薬の種類がわかるようおくすり手帳等をご持参ください。 |
| Q3 | 副作用が心配です。造影検査は大丈夫ですか? |
| A3 | ヨード造影剤はひろく使われている安全な薬です。まれに吐き気や嘔吐といった軽度の副作用が起こる場合があります(約30人に1人=ほぼ3%)。まれに血圧低下や息苦しさなどの重篤なアレルギー反応が起こる場合があります(約3000人~10000人に1人=ほぼ0.04~0.01%)。副作用が生じた場合は迅速な処置ができる体制ですので安心して検査を受けてください。なお、喘息の既往がある方やアレルギー体質の方など造影剤を慎重に投与したほうがいい場合もあります。安全な検査を行うためにも喘息にかかったことのある方など不安がありましたら主治医へ報告してください。 |
5.造影剤について
検査の目的によっては造影剤を使用することがあります。造影剤を使用することで血管や病変が分かりやすくなります。
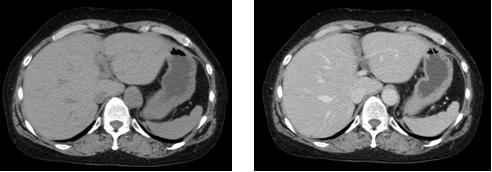 |
CTで使用する造影剤はヨード造影剤です。この造影剤を用いることで画像に色(コントラスト;濃度差)がつき、より詳細な検査結果や情報を得ることができます。通常は腕の静脈から注射をし、自動注入器を使用して造影剤を注入していきます。このとき身体の中が熱く感じることがありますが、一時的なものですので心配いりません。稀に造影剤による副作用が起こる場合があります。副作用のほとんどは吐き気、嘔吐、くしゃみ、じんましん等の軽度のものですが、きわめて稀に血圧低下を伴う重篤な副作用が起こる場合があります。副作用発生時は迅速に処置がとれるように準備しておりますので安心して検査を受けてください。
造影剤による合併症、副作用
① 造影剤の漏れ
造影剤を自動注入器にて急速に注入するため、血管外(皮下)に造影剤の一部が漏れることがあります。この場合注射部位が腫れて痛みを感じることがありますので、ただちにお知らせください。ほとんどの場合、時間が経てば自然に吸収されますが、漏れた量が非常に多い場合は処置が必要になる場合があります。
② 造影剤による副作用
ヨード造影剤はひろく使われている安全な薬ですが、アレルギー反応のために吐き気やじんましんなどの軽い副作用が起こる場合があります(約30人に1人=ほぼ3%)。まれに血圧低下(ショック)、息苦しさ、意識消失、腎不全、嗄声(咽頭浮腫)などの重篤なアレルギー反応が起こる場合があります(約3000人~10000人に1人=ほぼ0.04~0.01%)。ごくまれに他の多くの薬剤と同様に死亡例の報告もあります(約40万人に1人=ほぼ0.00003%) 副作用発生時には迅速な処置が行える体制で検査をおこなっていますので安心して検査を受けてください。
なお検査終了後、数時間から数日(~3日)の間で遅延性の副作用も報告されています(約0.1%)。検査後に不快な症状を感じられた方は主治医もしくは下記までご連絡ください。
東海大学医学部付属八王子病院
検査前の注意
- 普段服用している常用薬(ビグアナイド系糖尿病薬は除く、前述Q&A)は、検査に関わらず通常通りお飲みください。検査前の水やお茶の飲用は問題ありません。
- 造影CT検査の場合、直前の食事は摂らないでください。午前の検査なら朝食、午後の検査なら昼食を延期してください。
- やむを得ず都合が悪くなった場合は、地域連携センター(042-639-1114)にご連絡ください。
なお、次の項目に当てはまる方は、造影剤を慎重に投与もしくは使用しないで検査をする場合がありますので、検査前に確認させていただいています。
- 以前にヨード造影剤で副作用のあった方
- 気管支喘息と言われたことのある方(小児喘息を含む)
- 妊娠中、または妊娠の可能性のある方
- ビグアナイド系糖尿病用剤を服用していられる方
- 薬剤あるいは食品でアレルギー反応があった方
- 腎臓の病気があると言われたことのある方
- バセドウ病、骨髄腫、マクログロブリン血症、テタニー、褐色細胞腫のいずれかの疾患と言われたことがある方
検査後の注意
- CT検査で使用する造影剤は尿より排泄されます(そのほとんどが半日~1日程度で尿中排泄)。水分制限がなければ、検査後より十分な水分を摂っていただくことをお勧めします。食事などは特に注意していただく必要はありませんので、通常どおりの生活をしていただいて構いません。
- 造影剤は母乳に移行しますので、検査後48時間は授乳を控えてください
6.使用装置
・キャノンメディカルシステムズ Aquillion ONE PRISM
・キャノンメディカルシステムズ Aquillion ONE VISiON
・キャノンメディカルシステムズ Aquillion PRIME
 |
MRI
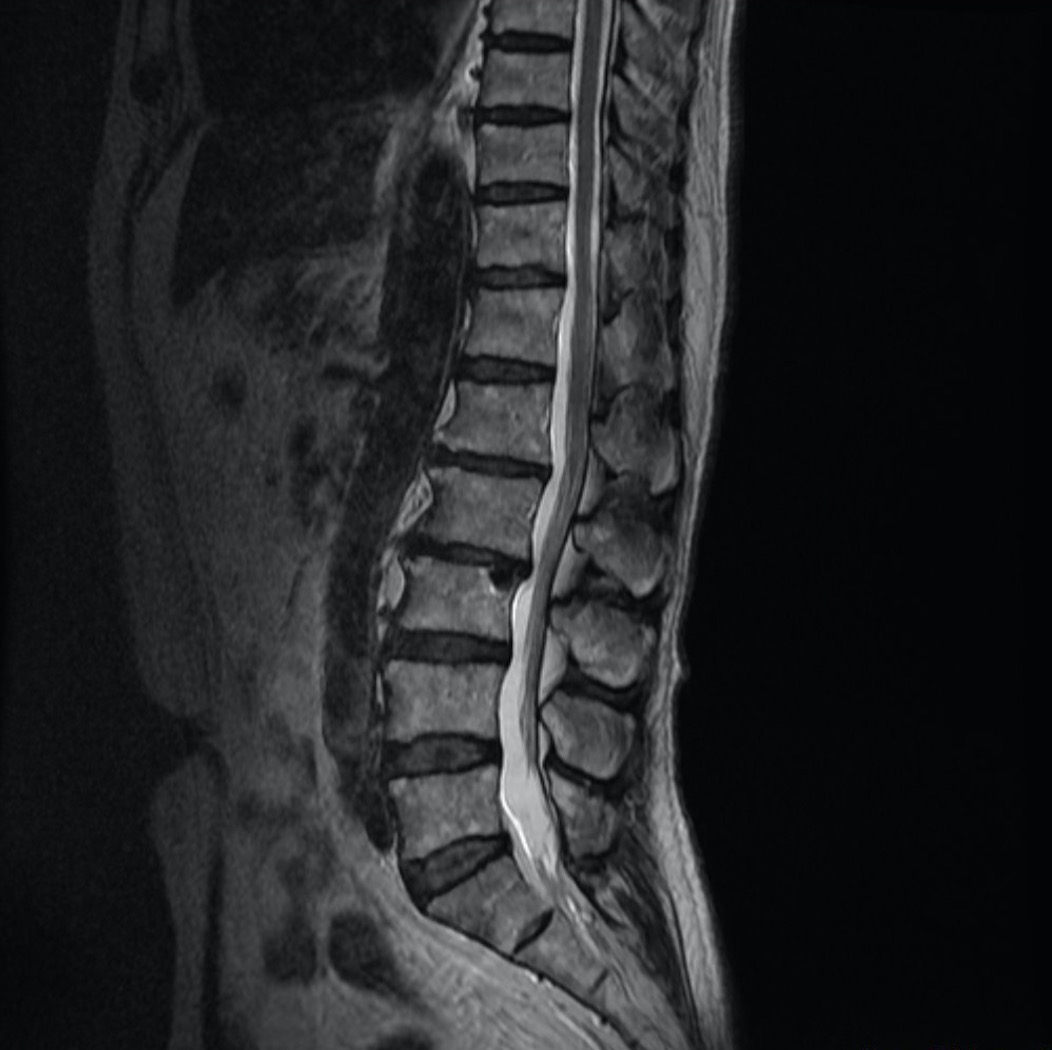
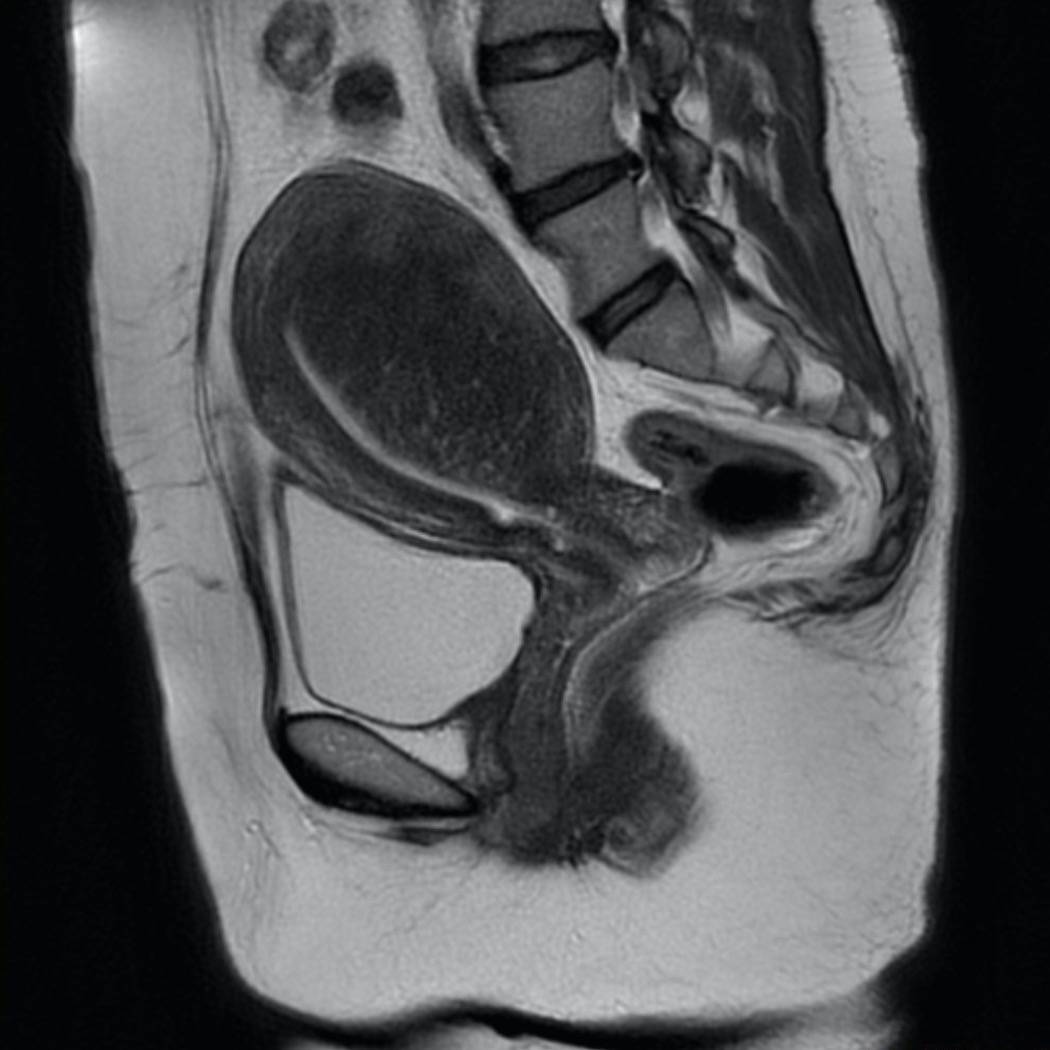
1.MRI検査とは?
MRI(Magnetic Resonance Imaging)は、強力な磁石と電波を利用して身体の断面を撮影する検査です。
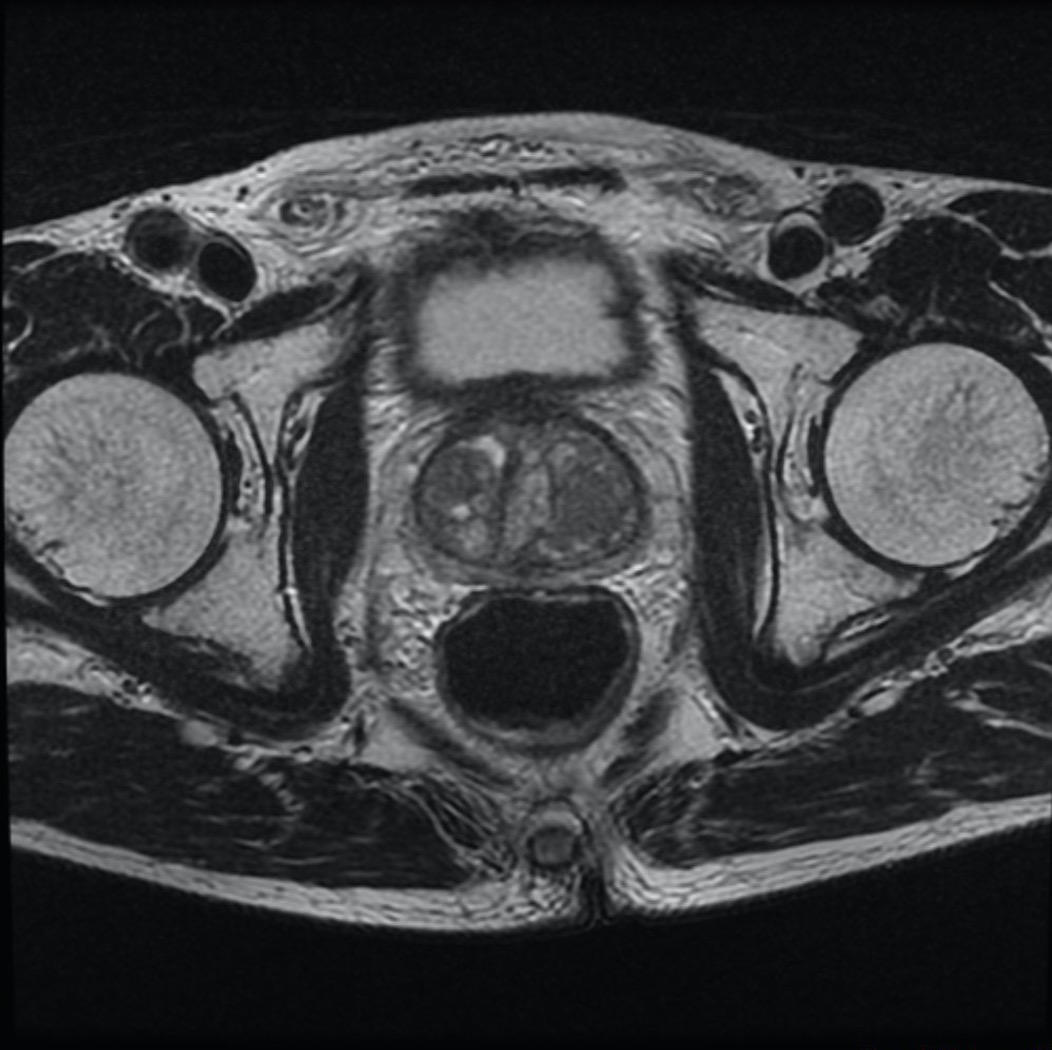
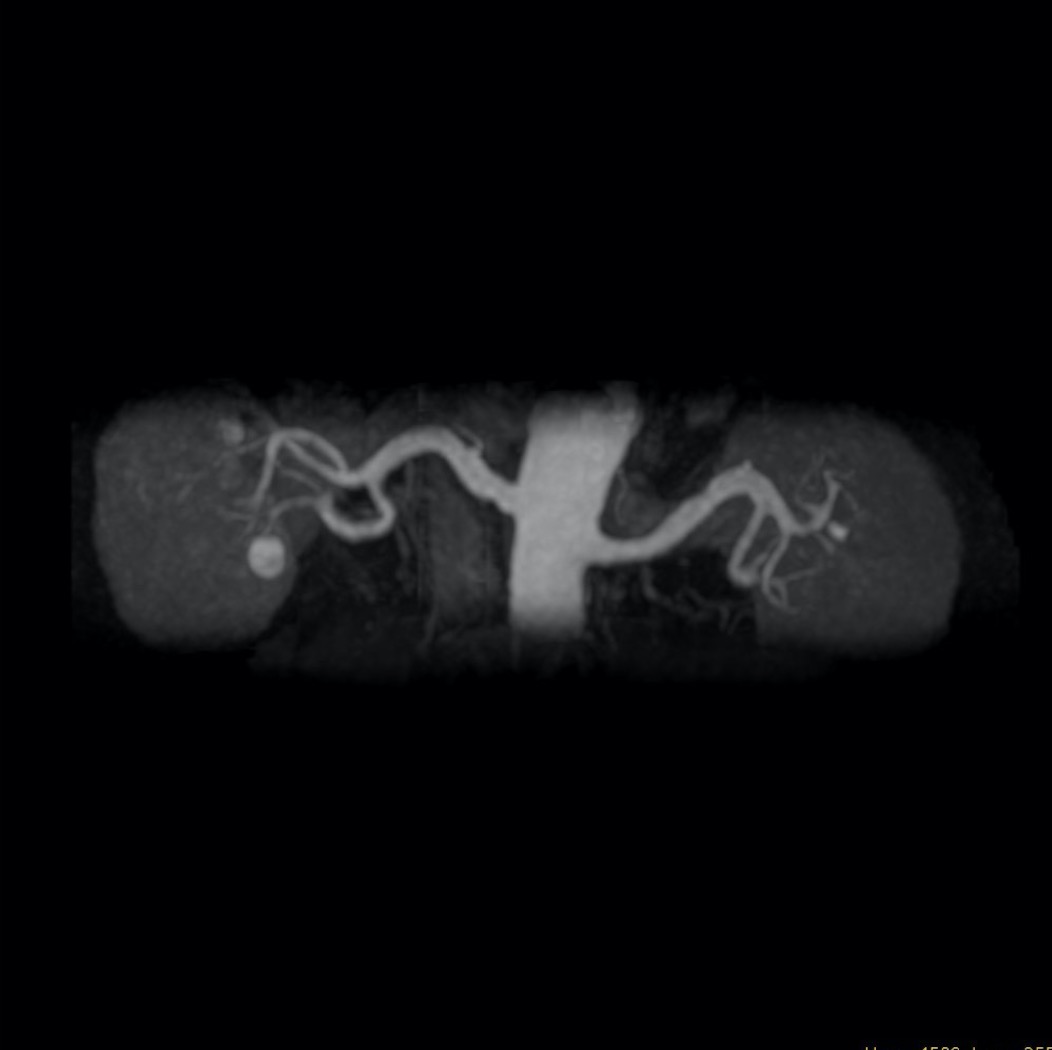
2.特徴
放射線を利用しないため、被曝の心配はありません。
検査時間は20〜40分程度です。
検査中は装置から大きな音がします。
3.MRI検査の流れ
- MRI検査室内には強力な磁場が発生しているため、金属類の持ち込みにより患者さんの怪我や装置の破損のおそれがあります。安全に検査を受けて頂くためにも入室前に問診をさせて頂きます。
- 入室後は検査用のベッドに寝てもらい、技師がコイルとよばれる専用の機器を検査部位に装着します(この際、身体の位置がずれないように固定をする場合があります)。
- 検査が始まると装置から大きな音がします。聴力保護のために必ず耳栓(またはヘッドホン)を装着して頂きます。
- 検査中に異常を感じた場合には、緊急用のブザーを握って知らせてください。
- 検査中は身体を動かさないようにお願いします。胸部や腹部の検査では息を止めて検査を行うことがあります。
- 検査の内容によっては造影剤を使用することがあります。
4.注意事項
以下の項目に当てはまる方は検査を受けられないことがあります。事前にスタッフに申し出てください。
- 心臓ペースメーカー、除細動器がある方
- 古い金属製の人工心臓弁がある方
- 神経刺激装置がある方
- チタン製以外の脳動脈瘤クリップがある方
- 人工内耳、人工中耳がある方
- 義眼や網膜タックがある方
- インシュリンポンプ、持続グルコース測定器(リブレセンサー)がある方
- 骨成長刺激装置がある方
- カプセル内視鏡、内視鏡用の止血クリップがある方
- 人工関節やボルト、ピン、ワイヤー等がある方
- 妊娠中、もしくは妊娠の可能性がある方
- 閉所恐怖症の方
- いれずみのある方
- マグネットネイルがある方
更衣について
- 衣類に金属があると検査ができないため、必要に応じて検査着に着替えて頂きます。
カラーコンタクトレンズについて
- カラーコンタクトレンズは材質に金属が使われていることがあるため、外してご来院頂くか、入室前に外して頂きます。
貼り薬について
- 貼り薬の種類によってはやけどのおそれがあるため、必ず検査前に外してください(※MRI検査の影響を受けないものもあるため、技師にご相談ください)。
鉄サプリメント、鉄剤について
- 腹部、骨盤部MRIを受けられる方は、検査前日から鉄サプリメントおよび鉄剤を服用しないでください。
常用薬について
- お薬を飲んでいらっしゃる方は、主治医の指示に従ってください。
所持品について
- 以下のものは怪我や破損などのおそれがあるため、必ず検査前に外してください。
補聴器、入れ歯、ウィッグ、ヘアピン、ピアス、ネックレス、めがね、磁気カード、腕時計、携帯電話、電子機器、万歩計、鍵、コルセット、装具、義手、義足、筋肉トレーニング用ウェイト(パワーアンクル、パワーリスト)、使い捨てカイロ、遠赤外線下着
(※検査室内での取り外しが可能なものもあるため、技師にご相談ください)
当院のMRI装置について
2017年に装置のリニューアルを行い、GE社製1.5テスラSigna Explorerが2台稼働しています。本装置では光デジタル伝送技術が採用されており、MR信号の収集効率が大きく向上しました。このため、従来の装置に比べてより高分解能かつ短時間での撮影が可能です。
また、Silent Scanとよばれる静音化技術が搭載され、一部の検査で騒音を抑えた撮影が可能です。当院ではお子様の検査でこのSilent Scanを用いており、安心して検査を受けて頂くことができます。
6.Q&A
| Q1 | 検査時間はどのくらいですか? |
|---|---|
| A1 | 撮影部位によって異なりますが、通常20分から30分程度で終わります。ただし、検査内容によってはさらに時間がかかる場合もあります。 |
| Q2 | こどもの検査はどうするの? |
| A2 | 撮影中に動いてしまうと正確な画像が得られず、十分な検査ができません。従って、小さなお子様にはごく軽い経口睡眠剤を使用し、睡眠状態で検査を行う場合があります。 |
| Q3 | 毎日薬を服用しています。薬は検査前に飲んでも平気ですか? |
| A3 | 主治医の指示に従ってください。 |
| Q4 | 手術をして体の中に金属があるのですが検査はできますか? |
| A4 | 金属の材質がMRI対応のものであれば検査は可能です。手術をされた病院にお問い合わせ頂くことで材質が確認できる場合もあります。 |
| Q5 | MRI検査を受けるにあたって食事の制限はありますか? |
| A5 | 検査部位・方法により制限があります。 造影検査:検査前3時間は絶食でお願いします。飲水は可能です。 MRCP:検査前5時間は絶食でお願いします。飲水は水・お茶のみ可能です。 |
| Q6 | MRIを受けるにあたってお手洗いを済ませた方が良いですか? |
| A6 | 検査部位、方法により制限があります。膀胱を含む検査の場合は60分程度の尿溜めを必要とします。 |
7.造影剤の説明と注意点・副作用発現時
MRI用造影剤(ガドリニウム製剤)について
造影剤を用いることで血流情報が得られ、病変部をより詳しく診断することができます。副作用は少ない薬ですが、投与後に気分が悪くなった場合はお知らせください。また、以下の項目にあてはまる方は造影剤を使用できない場合がありますので、あらかじめ主治医や検査担当スタッフに申し出てください。
- 喘息の方、または過去に喘息であった方
- アレルギー体質の方
- 過去に造影剤で副作用が出たことのある方
- 妊娠中、またはその疑いのある方
副作用の症状について
- 軽い副作用(約100人に1人程度:1%)
吐き気、嘔吐、熱感、動悸、頭痛、かゆみ、発疹など - 重い副作用(約1万人に5人程度 : 0.05%) 呼吸困難、血圧低下、意識障害、腎不全、嗄声、喉頭浮腫など
※他の薬剤と同様に死亡例の報告があります(約100万人に1人程度:0.0001%)
副作用発生時の対応について
副作用が発生した場合には放射線科医師、看護師、診療放射線技師が迅速に対応できる体制をとっておりますのでご安心ください。
8.使用装置
- GEHC社製 Signa Explorer 1.5T 2台
X線TV・血管撮影
X線TV検査
1.X線TV検査とは
X線TV検査とは、X線を使用し体内の情報を観察する検査のことです。造影剤という写真に写る薬を使用し、レントゲン撮影だけでは分からない胃や大腸など臓器の形状や機能をリアルタイムに観察することができ、消化器系の内臓の画像診断を行うことができます。さらに、内視鏡を同時に使っての検査や、膀胱や子宮の造影、脊髄腔造影、脱臼などの整復にも用いられるなど、画像診断だけでなく実際に医師が手術的に処置を行うという様々な目的にもX線TVが使用されます。
2.検査の特徴・注意点
外来で行う主な検査として、バリウムを用いた胃や大腸の消化管検査があります。主に臓器の形や動きを見ながら検査を行っていきますが、その際、様々な方向から撮影を行っていくため、患者さんご自身で体の向きを変えてもらいます。さらに朝食を食べてこない、下剤を飲んでもらう、といったような検査前の準備(前処置)が必要になります。また、発泡剤という炭酸を粉薬にしたものを飲んだ際にげっぷを我慢するなど、検査中は患者さんの協力が必要な検査です。また、バリウムは腸の中で固まりやすい性質がありますので、検査後はたくさんの水分と処方された下剤を必ず飲んでください。
3.検査紹介
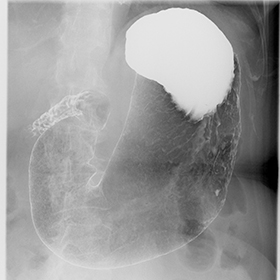
上部消化管検査
食道や胃・十二指腸などの上部消化管をバリウムなどの造影剤を用いて検査を行います。造影剤を自分の口で飲むことにより普段見ることができない臓器の中を水分が流れる様子や各臓器の形や動き、粘膜の状態を見ることができます。上部消化管の機能や潰瘍、がん、ポリープなどの病変の診断や食べ物を飲み込むというリハビリの訓練にも使用されます。
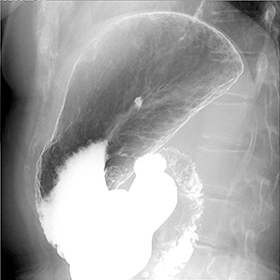
下部消化管検査
大腸や小腸など下部消化管検査でも同様に造影剤を用いての検査です。上部消化管とは異なり、直腸にチューブを挿入し、そこから造影剤と空気を入れていきます。大腸の形や動き、がんやポリープなどの病変の診断だけでなく、大腸以外の手術でもおなかの動きを確認するための術前の検査を行う場合もあります。
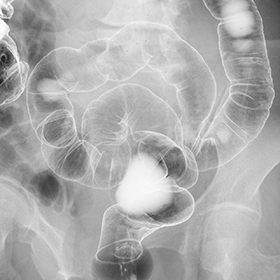
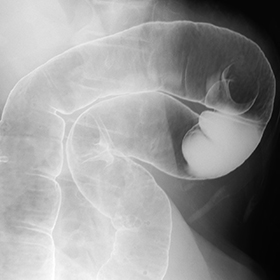
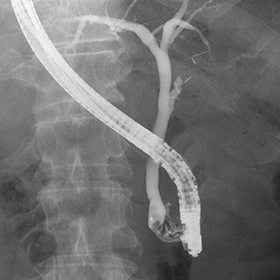
ERCP(内視鏡的逆行性胆管膵管造影)
胆嚢や胆管、膵臓の病気を診断するために、口から内視鏡を挿入し行う検査です。内視鏡を用いて十二指腸へ入れ、そこから総胆管・胆嚢などの胆道系や膵管の中に細いチューブを挿入して、X線透視を見ながら検査や治療を行っていきます。また、胆管に詰まっている胆石を取り除いたり、膵・胆管の組織の一部を採取して病理学的に検査を行う場合もあります。
 |
ミエログラフィ(脊髄腔造影)
脊髄腔の形やせき髄液の流れを診断するための検査です。腰椎から造影剤を脊髄腔内に注入し、X線透視で実際に流れている様子を見ることができ、圧迫されている箇所の診断に有効な検査です。その後すぐにCT検査を行い、より細かい情報量を得ることができます。

4.Q&A
| Q1 | 発泡剤を飲んだ際にげっぷをしてはいけないのはなぜですか? |
|---|---|
| A1 | 通常、人間の胃はしぼんでいます。このままバリウムの飲んでも得られる病変の位置情報は不十分です。発泡剤を飲むことにより、胃を空気で膨らませ、病変の位置をはっきりさせる必要があります。げっぷをすると胃から空気が抜けてしまうため、我慢してもらう必要があります。 |
| Q2 | 胃や大腸の検査ではどうして体を動かさなくてはいけないのですか? |
| A2 | 体を回転させ、体自体の向きを変えることにより、胃や大腸の表面にバリウムをくっつけさせるためです。これにより、X線透視で臓器の形が見やすくすることができます。 |
| Q3 | 上部・下部消化管造影検査当日は、車の運転を控えるようにと言われましたがなぜですか? |
| A3 | 検査前に胃や腸の動きを抑える薬を注射します(人間ドックは除く)。この注射のために、一時的に目がかすんだり、脈が速くなったりすることがあります。この症状は間もなくなおりますので心配はないですが、運転中に症状が生じると大変危険ですので、検査当日は電車・バスなど公共の交通機関をご利用下さい。やむを得ずご自身で運転される方は、検査終了後1時間は病院でお休み下さい。 |
5.造影剤について
消化管検査で使用するバリウムなどの造影剤は、CTやMRIなどの静脈注射による造影検査とは異なり、実際にご自身で口から飲んでもらう必要があります。バリウムは固まりやすいという特徴があり、腸管内に長時間残ると固まって排泄されにくくなります。なるべく早く体外に出さないと、まれに腸閉塞や消化管穿孔を起こすことがあります。よって、検査後に1~2リットル以上の十分な水分をとって、処方された下剤を飲むことが必要不可欠です。ただし、同じ水分でもお酒は体の水分を失わせやすく、便が固まりやすくなり、消化管の運動をストップさせてしまうので、原則当日にお酒は飲まないようにしてください。
バリウム使用後の重篤な副作用としてこれら以外でも、じんましんや嘔吐などの症状があります。この場合は、すぐに当院に連絡してください。
東海大学医学部付属八王子病院
6.使用装置
- 富士フイルムメディカル CUREVISTA Apex 1台
- 富士フイルムメディカル VersiFlex VISTA 1台

血管撮影検査
1.血管撮影検査とは
カテーテルと呼ばれる細い管を血管内に挿入し、造影剤(血管を写す薬剤)を目的の血管に流しながらX線撮影する検査です。 また血管を観察するだけではなく、カテーテルを用いて治療を行うことができます。これを血管内治療(IVR:interventional radiology)といいます。IVRは狭くなった血管を広げたり、破裂する恐れのある動脈瘤(血管のコブ)に血液が流れ込まないようにしたり、出血している血管やがん組織に栄養を与える血管などを塞栓させることが可能です。
2.検査の特徴・注意点
検査前の準備
午前中に検査・治療が入っている場合は朝食が取れません。午後に検査・治療が入っている場合は昼食が延長または取れません。飲み物に関しては制限していません。
検査の流れ
- 穿刺する部分(手首・肘・首・足の付け根等)を消毒し、体に清潔なシーツをかけます。 足の付け根からカテーテルを挿入する場合は剃毛をします。
- 穿刺する部分に痛み止めの注射をします。
- 皮膚を数ミリ切開し、そこからカテーテルを挿入し検査を行います。 検査中、体を動かすことはできないので、何か変わったことがあったら言葉でお伝えください。
- 撮影を行う際は、息止めや体の静止を促すことがあります。その都度、医師や他の医療スタッフが伝えますので、その指示に従ってください。
- 検査が終了したら医師が穿刺した部位を圧迫して止血します。
検査後
検査後は皮膚と血管に傷が付きますので、完全に修復されるまで安静にしていただきます。安静時間は穿刺した部分や検査内容によっても異なりますが、数時間から翌日までです。
入院期間は概ね1泊から4泊までです。
※ご不明なことがあればスタッフにご質問ください。
3.検査紹介
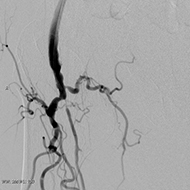
○頭部血管撮影
頭に流入する血管は4本(左右の総頚動脈・椎骨動脈)あります。
この検査では、血管のみを観察するX線撮影 (DSA:Digital Subtraction Angiography)を行います。脳動脈瘤(脳血管にできたこぶ)や生まれつきの血管異常、脳血管や首の血管の狭窄・閉塞(血管が狭くなること)の状態を知ることができます。
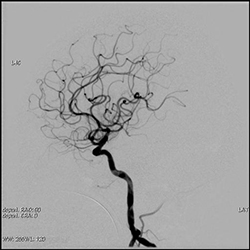 DSA撮影 DSA撮影 |
代表的な治療として脳動脈瘤に対して、カテーテルを用いた血管内治療(IVR:Interventional Radiography)を行っています。
脳動脈瘤塞栓術:コイリング
脳動脈瘤は血管の壁がこぶのようになる疾患で、これが破裂すると、くも膜下出血を引き起こします。この治療では、動脈瘤の中を金属製の針金(コイル)で詰めることで、血流を遮断して動脈瘤が破裂するのを防ぎます。この方法では開頭せずに治療することができるため、開頭手術よりも侵襲が少ないというメリットがあります。
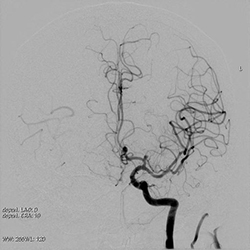 コイリング前 コイリング前 |
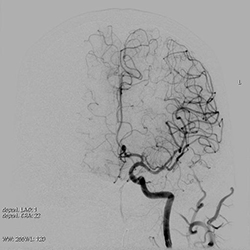 コイリング後 コイリング後 |
この他にも、狭くなった首の血管を拡げる治療や、発生直後の脳梗塞(血の塊が血管内に詰まり、血流が遮断される疾患)の治療なども行っています。
○腹部血管撮影
腹部には様々な動脈・静脈が存在します。
この検査では頭部血管撮影と同様、DSA撮影を行い血管のみを映し出します。
血流豊富な腫瘍(肝細胞がん・子宮がん)を栄養する血管をつきとめたり、外傷による出血血管を見つけます。
代表的な血管内治療として、腫瘍(特に肝細胞がん)に対して経カテーテル的動脈塞栓術(TAE:Transcatheter Arterial Embolization)を行っています。
肝細胞がんに対する血管内治療:
この治療は、腫瘍に血液を送る血管(栄養血管)だけを遮断し、腫瘍が大きくなるのを抑えるものです。
非常に細いカテーテルを血管まで進め、血管を詰める物質(塞栓物質)を用いることで、栄養血管の血流を遮断し腫瘍の成長を抑えます。また、同時に抗がん剤をカテーテルから流し治療する経カテーテル的動脈化学塞栓療法:Transcatheter Arterial ChemoEmbolization:TACEも行っています。
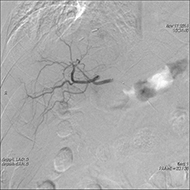 治療前 治療前 |
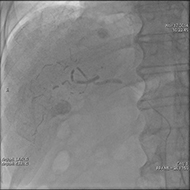 抗がん剤、塞栓物質を投与 抗がん剤、塞栓物質を投与 |
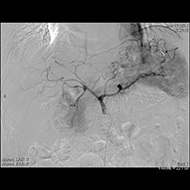 治療後 治療後 |
この他にも、交通事故などの外傷によって傷ついた血管を見つけ、出血している場所を塞栓物質で詰めて止血する塞栓術も行っています。
○四肢血管撮影
この検査でも、DSA撮影によって、上肢(腕)や下肢(足)の血管のみを映し出します。
四肢血管(主に下肢)の狭窄・閉塞や、下肢静脈瘤(足の静脈にできたこぶ)の状態を知ることができます。
四肢血管の狭窄・閉塞に対する血管内治療として、経皮的血管形成術(PTA:Percutaneous Transluminal Angioplasty)を行っています。
下肢血管の狭窄・閉塞に対する血管内治療:
動脈硬化(血管が固くなること)による四肢血管の狭窄・閉塞に対し、バルーン(風船)やステント(金属製の筒)によって拡げて血流を改善させる治療法です。
 治療前 治療前 |
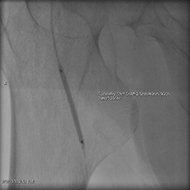 バルーンで拡張 バルーンで拡張 |
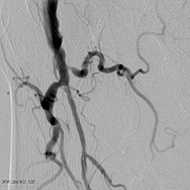 治療後 治療後 |
○心臓血管撮影
<冠動脈疾患に対する血管撮影>
・心臓カテーテル検査:
冠動脈造影検査(CAG:Cardiacangiography)、左心室造影検査(LVG:left ventriculography)
CAGでは映画のような連続画像のX線撮影を行い、冠動脈(心臓を栄養する血管)の狭窄・閉塞を診断します。
LVGでは、全身へ血液を送る左心室の動きを観察することで心臓の機能を検査します。
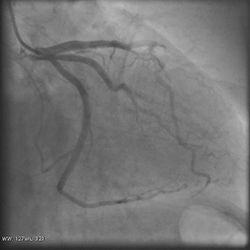 CAG(冠動脈造影検査) CAG(冠動脈造影検査) |
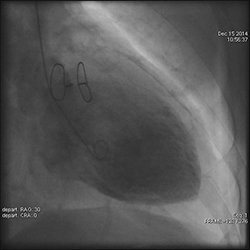 CAG(冠動脈造影検査) CAG(冠動脈造影検査) |
心臓カテーテル治療:経皮的冠動脈形成術(PCI:Percutaneous Coronary Intervention)
動脈硬化(血管が固くなること)によって、冠動脈が狭窄・閉塞してしまうことがあります。これにより心臓の筋肉(心筋)に十分な血液が送られなくなると、心筋がダメージを受け心筋梗塞や狭心症を引き起こします。
PCIではカテーテルを冠動脈まで進め、狭窄・閉塞した部分をバルーン(風船)やステント(金属製の筒)を用いて拡げて、血液が正常に流れるようにします。
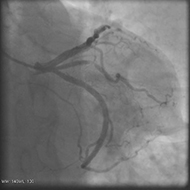 治療前 治療前 |
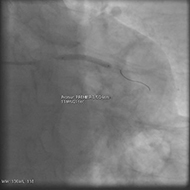 ステントを置く ステントを置く |
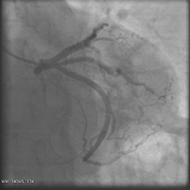 治療後 治療後 |
<不整脈に対する血管撮影>
・心臓電気生理学的検査(EPS:Electrophysiological study)
心臓は通常、一定のリズムで拍動し、全身に血液を送っています。この拍動(脈拍)のリズムが乱れるのが不整脈です。
EPSでは心臓の中に電極カテーテルを置き、電気刺激を行って、不整脈の種類や原因となる部位を検査します。
・経皮的カテーテル心筋焼灼術(ABL:アブレーション)
アブレーションは、心臓内の不整脈の原因となっている部位に電極カテーテルを当て、通電による熱で心筋を焼灼し、正常なリズムの拍動に戻す治療法です。
4.Q&A
| Q1 | 検査はどれくらい時間がかかりますか? |
|---|---|
| A1 | 受けて頂く検査の種類や方法、内容により変わりますが、血管の検査のみであれば30分から1時間程度です。その後、カテーテルを使用して治療をおこなう場合は更に長い時間がかかる場合があります。検査の説明を受けた際の時間よりも長くかかることもしばしばあります。 |
| Q2 | 検査中はまったく動けないのですか? |
| A2 | 体を清潔なシーツで覆いますので、その上には手を出さないようにしてください。また、検査寝台が狭く落下防止の枠がないため、体を大きく動かさないようにしてください。ただし、もし辛い事がありましたら、検査を担当している医師・職員に伝えてください。 |
| Q3 | 放射線の被曝はどれくらいですか? |
| A3 | 検査による被曝などのリスクについては、患者さんの安全を第一に考え、検査に必要な最小限の被曝で済むように考えています。X線を使って目的の血管を映し出しますが、目的部位に絞り込んで当てています。 被曝をする量は一般的な胸部や腹部のX線撮影よりは多いですが、1回の検査で身体に影響が出る事は考えられません。 治療をおこなう検査が長くなった場合に皮膚への影響が考えられます。検査や治療の進行状況と被曝の量を確認しながら進めていますのでご安心ください。 |
5.使用装置
・INOVA IGS 630 GEヘルスケア

・Trinias B8 MIX package 島津製作所
・Artis Zee i BA Twin シーメンス
・Artis zee BA twin PURE/zee in BA twin シーメンスヘルスケア
放射線治療
放射線治療
1.放射線治療とは
放射線治療とは、放射線を使って病気を治す治療法です。日本では腫瘍に対する治療の方法として手術が第一選択という印象がありますが、海外では放射線治療が第一選択となることが少なくありません。手術では取り除いてしまう臓器の機能を温存したまま治療できるのが放射線治療の大きな特徴です。例えば、のどにできる喉頭がんなどは、手術でも治療はできますが、声を失ってしまう確率が高くなります。これに対し放射線治療では、声を失うことなく治療が可能です。
放射線治療は、入院することなく、仕事をしながらでも治療を行うことができます。手術と比べて、切らずに治すことが可能のため、体への負担が少なく、ご高齢の方でも治療を安心して受けることができる場合が多くなります。
2.治療の特徴・注意点
【放射線治療を受ける流れ】
1) 診察:放射線治療医が診察を行い、検査結果をもとに治療方針を決定します。
2) 治療計画:実際に放射線治療する前に、専用のCTでの撮影を行い、放射線を当てる範囲や方向などを決めます。また、皮膚に位置を合わせるための皮膚マーカーをつけます。
3) 照射:診察や治療計画で決定した部位に放射線を照射します。1回の治療にかかる時間は10分程度です。
4) 経過観察:照射期間中および一連の放射線治療が終了されてからは、放射線治療医の定期的な診察を受けます。また、紹介元の診療科や病院でも同様に経過観察を受けます。
【注意点】
照射中は体を動かさないようにお願いします。目的とする部位に十分な放射線が当たらない、正常な部位に悪影響を及ぼしてしまう、などの恐れがあります。
治療効果を得るためには、予定された回数の治療を必ず受けてください。土日祝日を除き、通常は週5日、毎日通院での治療となります。ただし、年末年始やゴールデンウィークなどのお休みが長期にわたる場合に限り、連休中の数日間は通院して頂くことがあります。
皮膚マーカーは治療の位置合わせの目印として使用するため、すべて消えると治療を行えなくなります。入浴はして頂いて構いませんが、治療している部位の皮膚をあまりこすらないようにし、皮膚マーカーを消さないようにして下さい。
3.治療紹介
放射線治療は、放射線を当てることで病気を治し、痛みを取り除く治療方法です。放射線は目に見えず、熱もなく、何も感じませんが、体の中を通過して病気の細胞に大きなダメージを与えることができます。治療部位によって回数は異なりますが、10回から30回前後に分割して照射を行うため、正常細胞は放射線のダメージから回復し副作用は少なくなり、病変部のみダメージが蓄積されます。
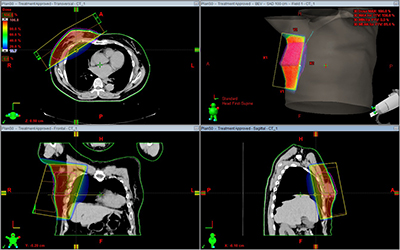 |
当院では、下記の治療法を特色としています。
IMRT(強度変調放射線治療)
放射線を照射する際に、様々な方向から照射する放射線に強弱をつけることで、標的の形に合わせ、腫瘍部分に放射線を集中させる照射法をIMRTといいます。同時に周囲の正常組織に対する影響を少なくすることができるため、より多くの放射線を腫瘍に照射できます。
当院では身体の周りを治療装置が回転しながらIMRTを行うことができます。治療時間を短縮でき、患者さんの負担を軽減することができます。
IGRT(画像誘導放射線治療)
照射の直前や照射中にレントゲン写真やCT画像を撮影することにより、病巣に対してmm単位のズレも補正することができ、より高精度の照射による治療を行います。
SRT(定位放射線治療)
SRTとは、治療効果を高め正常部位への影響を低下させることを目的に、3cm以下の小さな病変に対して通常よりも多くの放射線を数回に分けて照射する方法です。3次元的に多方向から放射線を腫瘍に対しピンポイントで照射するので、正常組織へのダメージを最小限に抑える事が出来ます。
当院では1回照射のSRS(定位手術的放射線治療)も行っております。
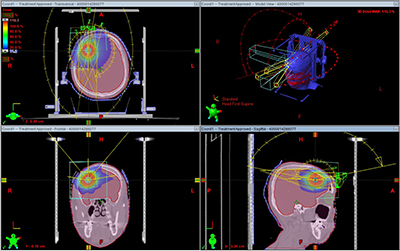 |
4.Q&A
| Q1 | 放射線治療を受けて、家族や周りの人への放射線の影響はないですか? |
|---|---|
| A1 | 放射線治療を受けても、体内に放射線が残ることはありませんので、ご安心ください。 体内に放射性物質を留置する治療法もありますが、当院では行っておりません。 |
| Q2 | 一回の治療時間はどれくらいかかるのですか? |
| A2 | 約10分程度です。ただし、初回の照射のみ、位置確認のためもう少し時間がかかることがあります。また、高精度の治療では30分を超えることもあります。 |
5.副作用について
【放射線治療によって生じる副作用】
放射線治療を行うと、副作用として疲労感や倦怠感などを感じることがあります。さらに部位ごとに以下のような副作用が生じることがあります。
| 照射部位 | 副作用例 |
|---|---|
| 頭部 | 脱毛、頭痛 |
| 頚部 | 口内の乾燥、唾液が出にくい、口内炎 |
| 胸部 | 食べ物を飲み込むときのつかえ感、咳などの風邪に似た症状 |
| 腹部 | 下痢 |
| 骨盤 | 下痢、下血、排尿困難 |
| 皮膚 | 燥、水ぶくれ、紅斑、色素沈着 |
特に、皮膚症状に関してはどの部位に照射していても出やすいため、掻いたり、擦ったりしないでください。入浴は熱すぎないように、拭くときはおさえて拭き、化粧水の使用は避けてください。塗り薬の使用は、担当医に相談してください。
基本的にこれらの変化は一時的なものが多く、治療が終わると数か月で元に戻ります。ただし、多くの放射線を当てなければならない場合、皮膚の着色が残ることがあります(色素沈着)。
【連絡先】
6.使用装置
直線加速器:Novalis TX (Varian/BrainLab)、Halcyon (Varian)
画像照合装置:ExacTrac X-Ray(BrainLab)、On-Board Imager(OBI) (Varian)
治療計画装置:Eclipse(Varian)、iPlan(BrainLab)
計画用CT: Aquillion LB (東芝メディカルシステムズ)
放射線被ばく
放射線被ばく
1.医療被ばくとは
・被ばくとは
被ばくとは人体が放射線にさらされることをいいます。どれくらい被ばくをしたのかという目安として線量当量と呼ばれる、SvシーベルトやGyグレイで表します。放射線被ばくしたときの影響を考えるには、被ばくした線量だけでなく年齢や性別、被ばくした部位が重要になってきます。また、医療の現場で主に用いられるのはX線と呼ばれる放射線です。X線は電波や光、または紫外線などと同じ電磁波であり、その違いは波長の長さです。したがって電波や光と同様に体や空間に残るものではありません。放射線の仲間にはX線のほかに、アルファ(α)線、ベータ(β)線、ガンマ(γ)線などがあります。
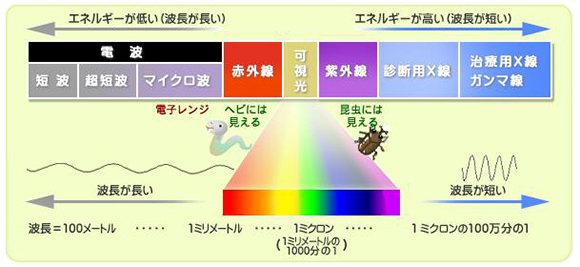 (図は放射線影響研究所より) |
・医療における被ばく
医療における被ばくには様々なものがありますが、「検査」と「治療」という用途によってもその放射線の線量はまったく違います。もちろん、その線量は放射線診療によって受ける利益が被ばくして受ける有害な影響及び可能性よりもはるかに大きくなるように放射線を制御し、診療をおこなっています。また、被ばくには外部被ばくと内部被ばくがあります。身体の外から放射線を受け、被ばくすることを外部被ばくといいます。レントゲンやCTなどがこれにあたります。また、レントゲンやCT検査などの外部被ばくも日々進歩する技術や、医師や診療放射線技師の努力によって検査の質を保ちながら、被ばくする線量を必要最低限にするようにしているため、減少しつつあります。
・エックス(X)線検査の必要性
エックス線検査は、健康や病気についての大切な情報を与えてくれます。もし、エックス線写真によって異常な状態が分かれば、その情報によって担当医師は、今後の適切な治療対策が立てやすくなります。そこで下記に示すような行為の正当化・最適化があります。
エックス線検査を行うための原則
・正当化
正当化とは、エックス線検査を行うにあたり、その検査がプラスの効果を生むものでなければ行ってはいけないことです。つまり、検査を受けることによる利益がエックス線による影響よりも上回っていなければいけません。
・最適化
最適化とは、その正当化が確認された場合でも、検査を行うには患者さんのエックス線量を少なくするための手段として最善の方法を用いることです。
2.確定的影響と確率的影響
放射線被ばくによる人体への影響には、確定的影響と確率的影響があります。
確定的影響は、ある一定量(しきい線量)以上の被ばくをした場合に現れます。具体的には下の表に示すようなものがあり、被ばく線量が多くなると影響の発生率も高くなります。
確率的影響は、しきい線量がなく、被ばく線量が多くなると影響の発生率も高くなります。具体的には、発がんと遺伝的影響があります。ただし、全く被ばくをしなかった場合でもこの影響は現れることがあります。
| 組織・臓器 | 影響 | しきい線量(mGy) |
|---|---|---|
| 皮膚 | 脱毛 | 3000 |
| 紅斑 | 5000 | |
| 潰瘍 | 5000~10000 | |
| 水晶体 | 白内障 | 2000~10000 |
| 水晶体混濁 | 500~2000 | |
| 精巣 | 一時的不妊 | 150 |
| 永久不妊 | 3500~6000 | |
| 卵巣 | 一時的不妊 | 650~1500 |
| 永久不妊 | 2500~6000 | |
| 骨髄 | 機能低下 | 500 |
| 胎児 | 流産(受精~15日) | 100 |
| 形態異常(受精後2~8週) | 100 | |
| 精神発達遅延(受精後8~15週) | 120 |
参照:医療被ばく説明マニュアル
3.Q&A
| Q1 | 被ばくする線量によってどのような影響が出るのですか? |
|---|---|
| A1 | 被ばくする線量によって症状が以下のように異なります。X線検査は非常に少量の線量であることがわかります。 |
| 線量(mSv) | 全身被ばく時の症状など | 部分被ばく時の症状 |
|---|---|---|
| 0.05 | 胸部X線撮影(当院実測値) | |
| 0.19 | 腹部X線撮影(当院実測値) | |
| 2.40 | 1年間の自然放射線量 | |
| 250 | 臨床症状なし | 臨床症状なし |
| 500 | 白血球の一時減少 | |
| 1000 | 吐き気、嘔吐、倦怠感 | |
| 1500 | 発熱 | |
| 3000 | 意識障害 | 皮膚:脱毛 |
| 4000 | 60日以内に50%死亡 | |
| 5000 | 皮膚:赤斑 生殖腺:永久不妊 |
|
| 7000 | 100%死亡 | 皮膚:やけど |
| 8500 | 皮膚:水ぶくれ、ただれ | |
| 10000 | 皮膚:潰瘍 | |
| 60000 | がん治療(数週間かけての全線量) |
参照:医療被ばく説明マニュアル
| Q2 | 手術後、一週間連続で胸のX線写真を撮影しているのですが、大丈夫ですか? |
|---|---|
| A2 | 一回の撮影で用いる線量は0.05[mSv](当院実測値)のため、0.05[mSv]×7日で合計0.35[mSv]です。一週間連続で胸のX線写真を撮影しても、人が1年間に浴びる自然放射線量2.40[mSv]の1/7程度なので心配はいりません。 |
| Q3 | 放射線に被ばくすると子供ができにくくなりますか? |
| A3 | 通常のX線検査において、医療被ばくが原因で不妊になることはありません。不妊には、しきい線量(障害が現れる最低の線量)があり、通常のX線検査では、この線量を越えないためです。 かなり高い放射線を被ばくしない限り、一時的であっても不妊になることはありません。つまり、少しでも被ばくしたら不妊になる可能性があるのではなく、一定の線量を被ばくしないと不妊にはなりません。 |
なお、不妊になるのは生殖腺が下記の線量を被ばくした場合だけで、身体の他の部分を被ばくしても不妊にはなりません。通常の放射線検査で150mGy異常の被ばくすることはないので、不妊の心配はありません。
不妊になるしきい線量は以下のように報告されています(単位はmGy)
| 不妊としきい線量の関係 | ||
|---|---|---|
| 男性 | 女性 | |
| 一時的不妊 | 150 | 650 |
| 永久不妊 | 6000 | 2500~6000 |
参照:ICRP Publ.34「X線診断における患者の防護」
主なX線診断における生殖腺の被ばく線量
| 検査名 | 被ばく線量(mGy) | |
|---|---|---|
| 男性 | 女性 | |
| 胸部単純撮影(直接) | 検出線量以下 | 検出線量以下 |
| 腹部単純撮影 | 0.16 | 2.12 |
| 腰椎単純撮影 | 0.07 | 4.05 |
| 上部消化管撮影 | 0.004 | 0.45 |
| 注腸検査 | 0.58 | 7.87 |
| 骨盤撮影 | 0.57 | 1.48 |
参照:ICRP Publ.34「X線診断における患者の防護」
| Q4 | 妊娠中にX線検査を受けても大丈夫でしょうか? |
|---|---|
| A4 | 妊娠中のどの時期にどのようなX線検査を受けたかで、胎児への影響は異なります。 しかし、通常のX線検査において、胎児に影響がでることはまずありません。 なぜなら放射線の影響は、しきい線量(障害が現れる最低の線量)が存在し、通常のX線検査で、このしきい線量を越えることはないからです。以下の表は妊娠時期としきい線量の関係です。 |
| 時期 | 胎齢 | 影響 | しきい線量(mGy) |
|---|---|---|---|
| 着床前期 | 受精~9日 | 胚死亡(流産) | 100 |
| 器官形成期 | 受精後2~8週 | 奇形発生 | 100 |
| 胎児期 | 受精後8週~出生 | 発育異常 | 500 |
| 精神発達遅滞 | 200 |
参照:医療被ばく説明マニュアル
| 検査の種類 | 被ばく線量(mGy) |
|---|---|
| 腹部単純 | 0.24 |
| 胸部単純 | 0.01以下 |
| 骨盤計測 | 2.08 |
参照:医療被ばく説明マニュアル
胎児が100mGy以上の被ばくを受けると影響が出てくることがわかります。
X線検査における胎児の被ばくは100mGyをはるかに下回っています。
また、放射線は蓄積されるものではないので、長い期間の被ばくの合計ではありません。よって、一般に行われるX線検査においては、胎児に被ばくの影響が出ることはまずありません。
なお、妊娠中及び妊娠の可能性を否定できない時は、事前に医師又は診療放射線技師にご相談下さい。
